Ένα πλήρες άρθρο για τις νεώτερες εξελίξεις στην διάγνωση και θεραπεία του καρκίνου του νεφρού από τον Δρ. Μ. Καραβιτάκη
Η σελίδα αυτή έχει σκοπό την πλήρη ενημέρωση σας σχετικά με τον καρκίνο του νεφρού από την επιδημιολογία και την διάγνωση μέχρι και τις πιο σύγχρονες μεθόδους θεραπείας.
Κάθε κεφάλαιο συνοδεύεται από μια σειρά με τις πιο συχνές ερωτήσεις που απασχολούν τους ασθενείς. Με μεγάλη χαρά να απαντήσουμε και σε όποια άλλη ερώτηση σας.
Ο καρκίνος του νεφρού αποτελεί αντικείμενο κλινικού και χειρουργικού ενδιαφέροντος του Δρ. Μ. Καραβιτάκη με ιδιαίτερη έμφαση στην εφαρμογή προηγμένων χειρουργικών μεθόδων τεχνικών διατήρησης του οργάνου και αφαίρεσης του όγκου
Ενημερωθείτε για την συχνότητα, την αιτιολογία καθώς και τους τρόπους διάγνωσης και θεραπείας του καρκίνου του νεφρού.
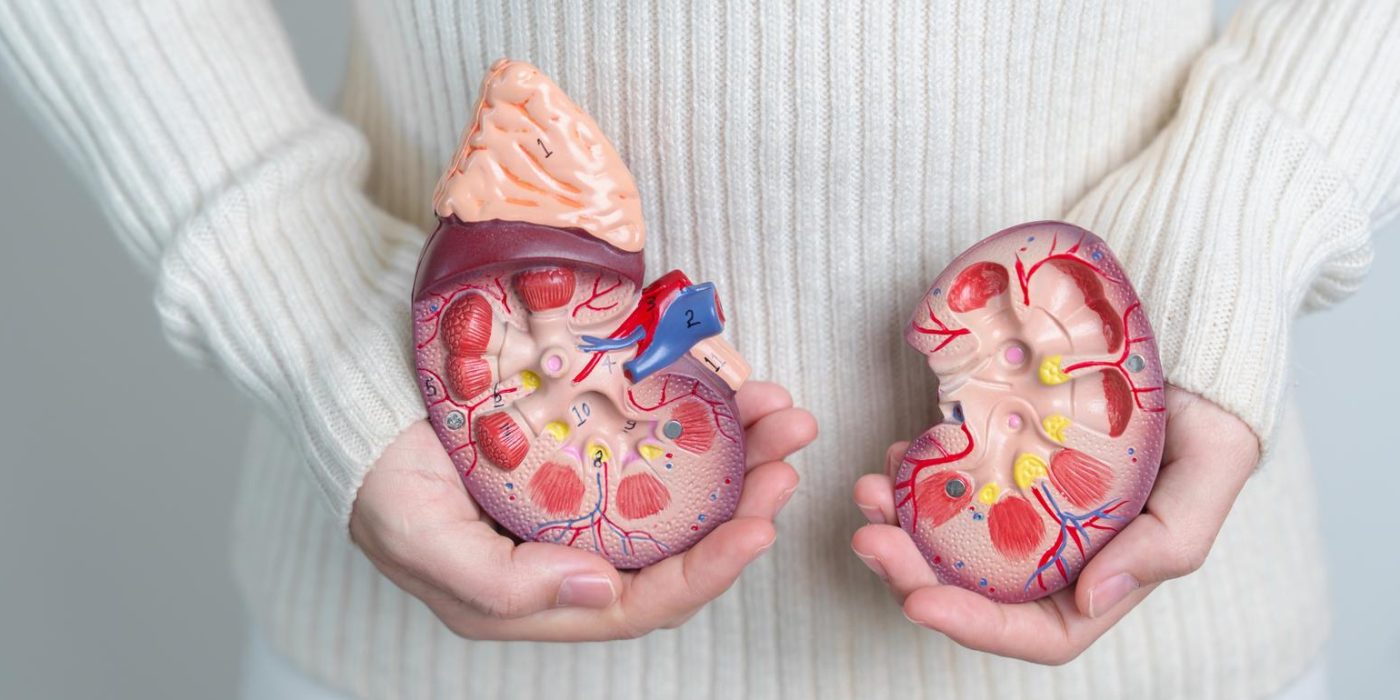
Η θέση και η λειτουργία των νεφρών
- Οι περισσότεροι άνθρωποι έχουν δύο λειτουργικούς νεφρούς.
- Τα νεφρά παράγουν ούρα που αποχετεύονται μέσα από στενούς σωλήνες (που ονομάζονται ουρητήρες) στην ουροδόχο κύστη.
- Τα νεφρά βρίσκονται σε κάθε πλευρά και προστατεύονται από τους μύες της πλάτης και του σκελετού.
Οι κυριότερες λειτουργίες των νεφρών είναι:
- Φίλτρο του σώματος: Τα νεφρά φιλτράρουν και αφαιρούν τις ουσίες και τις τοξίνες που το σώμα δεν χρειάζεται και διατηρούν τη σωστή ισορροπία των ηλεκτρολυτών και των υγρών του σώματος
- Ρύθμιση της Αρτηριακής Πίεσης: Τα νεφρά βοηθούν στη ρύθμιση της αρτηριακής πίεσης μέσω ενός περίπλοκου συστήματος που περιλαμβάνει την προσαρμογή της ποσότητας νατρίου και νερού στο σώμα. Παράγουν ορμόνες όπως η ρενίνη που επηρεάζουν τη συστολή των αιμοφόρων αγγείων και τη διατήρηση των υγρών.
- Παραγωγή των ερυθρών κυττάρων του αίματος: Τα νεφρά παράγουν μια ορμόνη που λέγεται ερυθροποιητίνη, η οποία δίνει εντολή στον μυελό των οστών να παράγει ερυθρά αιμοσφαίρια.
- Ρύθμιση του Ασβεστίου και του Φωσφόρου: Τα νεφρά διαδραματίζουν ρόλο στη ρύθμιση των επιπέδων ασβεστίου και φωσφόρου στο αίμα. Βοηθούν στην ενεργοποίηση της βιταμίνης D, η οποία είναι απαραίτητη για την απορρόφηση του ασβεστίου στο έντερο
- Παραγωγή Ορμονών: Εκτός από την ερυθροποιητίνη, τα νεφρά παράγουν και άλλες ορμόνες, όπως η καλσιτριόλη (ενεργή μορφή της βιταμίνης D), που διαδραματίζουν σημαντικό ρόλο στη διατήρηση της υγείας των οστών, στη ρύθμιση των επιπέδων ασβεστίου και στην υποστήριξη των συνολικών φυσιολογικών διαδικασιών.
- Ρύθμιση της Γλυκόζης του Αίματος: Τα νεφρά συμμετέχουν στη ρύθμιση των επιπέδων γλυκόζης του αίματος. Φιλτράρουν τη γλυκόζη από το αίμα και την απορροφούν, βοηθώντας στη διατήρηση σταθερών επιπέδων γλυκόζης στο αίμα.
Οι περισσότεροι άνθρωποι έχουν δύο λειτουργικούς νεφρούς. Τα νεφρά παράγουν ούρα που αποχετεύονται μέσα από στενούς σωλήνες (που ονομάζονται ουρητήρες) στην ουροδόχο κύστη. Τα νεφρά συνήθως βρίσκονται σε κάθε πλευρά και προστατεύονται από τους μύες της πλάτης και του σκελετού.
Τα επινεφρίδια, τα οποία δεν είναι μέρος του νεφρού, βρίσκονται κοντά στην κορυφή κάθε νεφρού. Τα επινεφρίδια ρυθμίζουν το σάκχαρο του αίματος, το κάλιο, τα σωματικά υγρά και τις ορμόνες του φύλου. Ελέγχουν επίσης την ανταπόκριση του σώματος στο άγχος, παράγοντας μια ορμόνη που ονομάζεται αδρεναλίνη.
Το νεφρό είναι το κύριο φίλτρο του σώματος και επομένως εκτελεί πολλές σωματικές λειτουργίες, όπως έλεγχο της ισορροπίας υγρών, ρύθμιση ηλεκτρολυτών (π.χ. νάτριο, κάλιο, ασβέστιο, μαγνήσιο), αποτροπή της συσσώρευσης οξέων, εξάλειψη των αποβλήτων, παραγωγή ούρων και ρύθμιση της αρτηριακής πίεσης. Το νεφρό επίσης παράγει μια ορμόνη που ονομάζεται ερυθροποιητίνη που εγείρει την παραγωγή ερυθρών αιμοσφαιρίων.
Όταν τα νεφρά έχουν υποστεί βλάβη ή έχει αφαιρεθεί σημαντικό τμήμα του ιστού των νεφρών, οι φυσιολογικές διεργασίες που αναφέρονται παραπάνω μπορεί να έχουν μειωθεί. Στις περισσότερες περιπτώσεις, η ήπια έως μέτρια βλάβη προκαλεί πολύ μικρά προβλήματα. Σε περιπτώσεις που η λειτουργία των νεφρών είναι σοβαρά μειωμένη, μπορεί να απαιτηθεί αιμοκάθαρση.
Συχνές Ερωτήσεις
Ναι! υπάρχουν πολλοί άνθρωποι που είτε γεννιούνται με ένα νεφρό είτε “δωρίζουν” το νεφρό τους σε κάποιον άλλο άνθρωπο που το έχει ανάγκη και ζουν μια φυσιολογική ζωή.
Γενικότερα, οι συμβουλές που δίνουμε σε ένα ασθενή που ζει με ένα φυσιολογικό νεφρό είναι να διατηρεί ενα υγιεινό τρόπο ζωής (πχ αποφυγή καπνίσματος, υγιεινή διατροφή κτλ) και να αποφεύγει κάποιες δραστηριότητες που ενδεχομένως θέτουν σε κίνδυνο το νεφρό του (πχ να αποφεύγει επικίνδυνα για τραυματισμό του νεφρού αθλητικά παιχνίδια πχ μποξ κτλ).
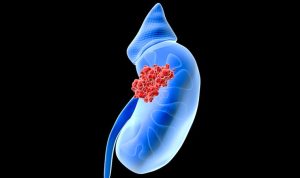
Είδη νεφρικών όγκων
- νεφρικός όγκος είναι η παθολογική ανάπτυξη ιστού στο νεφρό
- οι νεφρικοί όγκοι μπορεί να είναι
- καλοήθεις δηλαδή όγκοι που αναπτύσσονται μόνο στο νεφρό και δεν δίνουν μεταστάσεις
- κακοήθεις δηλαδή όγκοι που ξεκινάνε στο νεφρό και μπορούν να δώσουν μεταστάσεις
- οι κακοήθεις όγκοι μπορούν να αφορούν
- το νεφρικό παρέγχυμα
- την νεφρικοί πύελο (ουροθηλιακός καρκίνος ανωτέρου ουροποιητικού)
- μια ειδική κατηγορία όγκων είναι οι όγκοι του ουρητήρα
- οι πιο συχνοί καλοήθεις όγκοι είναι
- κύστεις νεφρού
- αγγειομυολίπωμα
- ογκοκύτωμα
Όγκοι του νεφρού
Ένας νεφρικός όγκος είναι μια ανώμαλη ανάπτυξη κάποιου ιστού μέσα στους νεφρούς. Οι όροι “μάζα”, “βλάβη” και “όγκος” χρησιμοποιούνται συχνά εναλλακτικά. Οι όγκοι μπορεί να είναι καλοήθεις (μη καρκινικοί) ή κακοήθεις (καρκινικοί). Η πιο συνηθισμένη νεφρική βλάβη είναι μια περιοχή γεμάτη με υγρό που ονομάζεται κύστη. Οι απλές κύστες είναι καλοήθεις και έχουν τυπική εμφάνιση στις απεικονιστικές εξετάσεις. Δεν προχωρούν στον καρκίνο και συνήθως δεν απαιτούν παρακολούθηση ή θεραπεία. Οι συμπαγείς νεφρικοί όγκοι μπορεί να είναι καλοήθεις, αλλά είναι καρκινικοί περισσότερο από το 80 τοις εκατό του χρόνου.
Κακοήθεις όγκοι νεφρού
Καρκίνος νεφρού (αδενοκαρκίνωμα, καρκίνος νεφρικού παρεγχύματος)
Ο καρκίνος του νεφρού, γνωστός και ως αδενοκαρκίνωμα του νεφρού, είναι μια μορφή κακοήθους όγκου που πηγάζει από το νεφρικό παρέγχυμα, δηλαδή από το τμήμα του νεφρού που είναι υπεύθυνο για το φιλτράρισμα του αίματος, την απομάκρυνση των τοξινών και τον έλεγχο της ισορροπίας των υγρών στο σώμα.
Η πιο συνηθισμένη μορφή νεφρικού καρκίνου είναι ο καρκίνος των νεφρικών κυττάρων (RCC), που προέρχεται από τα κύτταρα που επενδύουν τους μικρούς σωλήνες μέσα στα νεφρά, γνωστά και ως νεφρικά σωληνάρια.
Ο νεφρικός καρκίνος μπορεί συχνά να παραμείνει αδιάγνωστος στα αρχικά στάδιά του λόγω της έλλειψης εμφανών συμπτωμάτων.
Οι τυπικοί ιατρικοί έλεγχοι και η διαγνωστική απεικόνιση παίζουν κρίσιμο ρόλο στον εντοπισμό του νεφρικού καρκίνου στα πρώιμα στάδια του, όπου είναι αντιμετωπίσιμος πιο αποτελεσματικά.
Οι θεραπευτικές επιλογές για τον νεφρικό καρκίνο περιλαμβάνουν τη χειρουργική αφαίρεση του νεφρού (νεφρεκτομή), την αφαίρεση μόνο του όγκου με διατήρηση του υπόλοιπου υγιούς τμήματος (μερική νεφρεκτομή ή ογκεκτομή), τις στοχευμένες θεραπείες, την ανοσοθεραπεία και, σε ορισμένες περιπτώσεις, τη ακτινοθεραπεία.
Η χειρουργική θεραπεία του καρκίνου του νεφρού μπορεί να γίνει με
- ανοιχτή μέθοδο
- ελάχιστα επεμβατικές τεχνικές δηλαδή με την λαπαροσκοπική και την ρομποτική χειρουργική
Οι ελάχιστα επεμβατικές τεχνικές έχουν σημαντικά πλεονεκτήματα και είναι αυτές που σήμερα ενδείκνυται για την αντιμετώπιση του καρκίνου του νεφρού
Ενημερωθείτε εδώ για την εφαρμογή της λαπαροσκοπικής και της ρομποτικής χειρουργικής για την αντιμετώπιση του καρκίνου του νεφρού
Η πρόγνωση του καρκίνου του νεφρού εξαρτάται από διάφορους παράγοντες όπως το στάδιο στο οποίο γίνεται η διάγνωση, η γενική κατάσταση του ασθενούς και τα ειδικά χαρακτηριστικά του όγκου.

Καρκίνος νεφρικής πυέλου και του ουρητήρα (ουροθηλιακός καρκίνος ανωτέρου ουροποιητικού)
Ο ουροθηλιακός καρκίνος ανωτέρου ουροποιητικού, γνωστός και ως καρκίνος μεταβατικών κυττάρων (TCC), αποτελεί ένα ιδιαίτερο τύπο του ουροθηλιακού καρκίνου, που προέρχεται από το επιθήλιο (την επένδυση) των ανώτερων ουροποιητικών οδών, και συγκεκριμένα της νεφρικής πυέλου και του ουρητήρα.
Αυτός ο τύπος καρκίνου χαρακτηρίζεται από την ανατομική του θέση εντός του ανώτερου ουροποιητικού συστήματος και χαρακτηρίζεται από ιστολογικές ομοιότητες με τον καρκίνο της ουροδόχου κύστης.
Τα πιο συχνά συμπτώματα του καρκίνου της νεφρικής πυέλου και του ουρητήρα περιλαμβάνουν την αιματουρία, τον οσφυικό πόνο κά. Η άμεση διάγνωση είναι ιδιαίτερα σημαντική για τον καθορισμό των κατάλληλων θεραπευτικών στρατηγικών.
Η διάγνωση βασίζεται σε διάφορες εξετάσεις όπως η αξονική τομογραφία, η ενδοσκόπηση και η ιστολογική εξέταση μέσω βιοψιών και οι οποίες συμβάλλουν στον καθορισμό των χαρακτηριστικών και της έκτασης του όγκου.
Οι θεραπευτικές προσεγγίσεις του καρκίνου της νεφρικής πυέλου και του ουρητήρα περιλαμβάνουν ενδοσκοπικές και χειρουργικές θεραπείες για τους τοπικά περιορισμένους όγκους και συστηματικές θεραπείες σε επιλεγμένες περιπτώσεις νόσου που έχει εξαπλωθεί.
Η χειρουργική θεραπεία του καρκίνου της νεφρικής πυέλου και του ουρητήρα μπορεί να γίνει με
- ανοιχτή μέθοδο
- ελάχιστα επεμβατικές τεχνικές δηλαδή με την λαπαροσκοπική και την ρομποτική χειρουργική
Οι ελάχιστα επεμβατικές τεχνικές έχουν σημαντικά πλεονεκτήματα και είναι αυτές που σήμερα ενδείκνυται για την αντιμετώπιση του καρκίνου της νεφρικής πυέλου και του ουρητήρα
Ενημερωθείτε για την εφαρμογή της λαπαροσκοπικής και της ρομποτικής χειρουργικής για την αντιμετώπιση του καρκίνου της νεφρικής πυέλου και του ουρητήρα
Καλοήθεις Όγκοι Νεφρού
Κύστεις νεφρού
- Η κύστη νεφρού είναι μια πολύ συνηθισμένη βλάβη στο νεφρό που την εμφανίζουν περίπου το 50% του πληθυσμού
- Ο χαρακτηρισμός μιας κύστης νεφρού βασίζεται σε απεικονιστικά χαρακτηριστικά που αποδίδονται μέσω αξονικής τομογραφίας αν και τα τελευταία χρόνια έχει αναδειχθεί ο ρόλος της μαγνητικής τομογραφίας και της υπερηχοτομογραφίας με σκιαγραφικό.
- Οι κυστεις νεφρού χαρακτηρίζονται από μια ταξινόμηση που ονομάζεται κατά Bosniak
- Οι κύστης Bosniak I και ΙΙ είναι πάντα καλήθεις και δεν απαιτούν ούτε παρακολούθηση
- Bosniak IIF λιγότερο από 1% των σταθερών Boniak IIF έδειξαν κακοήθη εξέλιξη. Το 12% εξελίχθηκαν σε μεγαλύτερο βαθμό εκ των οποίων το 85% ανέπτυξαν κακοήθεια
- Οι κύστεις Bosniak ΙΙΙ συνήθως αντιμετωπίζονται χειρουργικά οδηγώντας όμως σε υπερθεραπεία (δηλαδή χειρουργείο το οποίο τελικά αποδείχθηκε καλοήθη βλάβη στο 50% των περιπτώσεων)
- Οι κύστεις Bosniak IV είναι κακοήθεις στο 85% οπότε και χρειάζονται αντιμετώπιση
Αγγειομυολίπωμα
- Το αγγειομυωλίπωμα είναι ένας καλοήθης μεσεγχυματικός όγκος του νεφρού που μπορεί να εμφανιστεί είτε αυτόνομα είτε στα πλαίσια ενός συνδρόμου που ονομάζεται ινώδης σκληρυνση (tuberous sclerosis complex).
- Το αγγειομυωλίποωμα παρουσιάζεται σε λιγότερο του 1% του γενιού πληθυσμού και μόνο στο 5% εξ αυτων παρουσιάζετια με πολλαλά αγγειομυωλιπώματα
- Η διάγνωση του αγγειομυολιπώματος γίνεται συνήθως τυχαία κατά την διάρκεια μιας απεικονιστικής εξέτασης (υπέρηχος, αξονική τομογραφία, μαγνητική τομογραφία) που γίνεται για κάποιο άλλο λόγο και στον οποίο αποκαλύπτεται η παρουσία του.
- Η διάγνωση βασίζεται στην παρουσία λίπους στον όγκο το οποίο δεν υπάρχει σε καμμία άλλη περίπτωση καρκίνου του νεφρού.
- Υπάρχουν κάποιες περιπτώσεις αγγειομυολιπωμάτων χωρίς έντονη παρουσία λίπους που καθιστούν την διάγνωση τους αρκετά δύσκολη.
- Στο αγγειομυολίπωμα, η διαδερμική διαγνωστική βιοψία σπάνια είναι χρήσιμη
- Σε περίπτωση που η διάγνωση αγγειομυολιπώματος δεν είναι σίγουρη, τότε η βλάβη θα πρέπει να αντιμετωπιστεί ως πιθανή κακοήθεια
- Σε περίπτωση συνδρόμου tuberous sclerosis, η παρουσία αγγειομυολιπώματος στους λεμφαδένες δεν καθιστά την νόσο μεταστατική αλλά είναι αποτέλεσμα πολυκεντρικότητας της βλάβης
- Σε γενικές γραμμές το αγγειομυολίπωμα έχει πολύ αργή ανάπτυξη, πολύ μικρή νοσηρότητα και δεν δημιουργεί προβλήματα. Υπάρχει μια πολύ σπάνια μορφή ογκοκυτώματος, που ονομάζεται επιθηλιοειδές αγγειομυολίπωμα το οποίο χαρακτηρίζεται από έντονη παρουσία επιθηλιοειδών κυττάρων το οποίο σε κάποιες περιπτώσεις έχει ιδαίτερα επιθετική συμπεριφορά.
- ¨οσο αφορά την κλινική του παρουσίαση, το αγγειομυολίπωμα συνήθως δεν προκαλεί συμπτώματα. Σε κάποιες περιπτώσεις μπορεί να προκαλέσει ήπιο τοπικό πόνο. Η πιο σημαντική επιπλοκή του αγγειομιολιπώματος είναι η αυτόματη ρήξη που μπορεί να οδηγήσει σε αιμορραγία. Παράγοντες κινδύνου για αυτόματη αιμορραγία είναι το μεγάλο μέγεθος, η παρουσία μεγάλου ποσοστού αγγείων στην μάζα και η εμφάνιση του στα πλαίσια του συνδρόμου tuberous sclerosis.
- Όσο αφορά την θεραπεία, τις περισσότερες φορές είναι συντηρητική με απλή παρακολούθηση υπέρηχο ή μαγνητική τομογραφία. Μια μελέτη έδειξε ότι μόνο το 11% των αγγειομυολιπωμάτων έχουν αυξητική τάση, ενώ αυτόματη ρήξη παρουσιάστηκε μόνο στο 2% και στο 5% εξ αυτών χρειάστηκε να γίνει κάποια θεραπεία.
- Η σχέση μεταξύ μεγέθους του αγγειομυολιπώματος και του κινδύνου αυτόματης αιμορραγίας δεν μπορεί να προσδιοριστεί με βεβαιότητα, και το παραδοσιακό όριο των 4εκ δεν θα πρέπει να αποτελέσει από μόνο του ένδειξη για θεραπεία.
- Όσο αφορά την θεραπεία αυτή μπορεί να είναι είτε χειρουργική είτε με την μορφή εμβολισμού. ¨Όταν εφαρμόζεται η χειρουργική θεραπεία προτιμάται να είναι με την μορφή της μερικής νεφρεκτομής. Το μειονέκτημα του εμβολισμού είναι το μεγαλύτερο ποσοστό υποτροπής (30%) που είναι πολύ μεγαλύτερο από αυτό της χειρουργικής θεραπείας (0.85%). Τεχνικές καταστροφής του όγκου έχουν περιγραφεί σε μικρές σειρές και δεν είναι ακόμα θεραπεία βασικής επιλογής.
- Ένδειξη για ενεργός θεραπεία είναι
- Επίμονο άλγος
- Αυτόματη ρήξη (οξεία ή επαναλαμβανόμενη)
- Μεγάλο μέγεθος
- Γυναίκα σε αναπαραγωγική ηλικία και με μειωμένη πρόσβαση σε νοσοκομεία
- Τα τελευταία χρόνια έχει δοκιμαστεί η εφαρμογή ενός φαρμάκου, του everolilmous σε ασθενείς με tuberous sclerosis. Το φάρμακο έχει αποδείξει ικανοποιητική αποτελεσματικόκτα με μείωση του μεγέθους εως 70% στους 6 μήνες αλλά πρέπει να τονιστεί ότι μεγάλος αριθμός παρουσίασαν παρενέργειες από την θεραπεία και διέκοψαν την αγωγή.
Συχνότητα και Αιτίες Καρκίνου του Νεφρού
Πόσο συχνός είναι ο καρκίνος του νεφρού;
- Ο καρκίνος του νεφρού είναι μέσα στους 10 πιο συχνούς καρκίνος στον άνθρωπο.
- Αν γίνει έγκαιρη διάγνωση και η σωστή θεραπεία, το ποσοστό επιβίωσης είναι πολύ υψηλό και κυμαίνεται από 79 έως 100%
O καρκίνος του νεφρού είναι μέσα στους 10 πιο συχνούς καρκίνους στον άνθρωπο. Στις Ηνωμένες Πολιτείες, το 2% όλων των καρκίνων εμφανίζονται από το νεφρό. Κάθε χρόνο, ο καρκίνος των νεφρών διαγιγνώσκεται σε περίπου 52.000 Αμερικανούς και είναι η αιτία θανάτου σε περίπου 12.000 Αμερικανούς. Ο καρκίνος του νεφρού είναι λίγο πιο κοινός στους άνδρες και συνήθως διαγιγνώσκεται μεταξύ των 50 και 70 ετών. Ο πιο κοινός καρκίνος των νεφρών ονομάζεται καρκίνωμα νεφρικών κυττάρων.
Ποιες είναι οι αιτίες καρκίνου του νεφρού;
Οι παρακάτω παράγοντες μπορεί να αυξήσουν τον κίνδυνο ανάπτυξης καρκίνου των νεφρών.
- Κάπνισμα
- Υπέρταση
- Παχυσαρκία
- Οικογενειακό ιστορικό καρκίνου των νεφρών
- Χρόνια νεφρική ανεπάρκεια και / ή αιμοκάθαρση
- Διατροφή με υψηλή θερμιδική πρόσληψη κρέατος
- Η νόσος Von Hippel Lindau
- Σκλήρυνση κατά πλάκας
Οι πιο γνωστοί παράγοντες κινδύνου εμφάνισης καρκίνου του νεφρού περιλαμβάνουν το κάπνισμα , την παχυσαρκία
και την υπέρταση. Το 50,2% των ασθενών με καρκίνο του νεφρού είναι
νυν ή πρώην καπνιστές. Πρόσφατη μελέτη έδειξε ότι ο σακχαρώδης διαβήτης αυξάνει τον κίνδυνο εμφάνισης καρκίνου του νεφρού. Σημασία επίσης έχει και το οικογενειακό ιστορικό με τους έχοντες συγγενή πρώτου βαθμού
με καρκίνο του νεφρού ασθενείς να εμφανίζουν αυξημένο κίνδυνο. Η μέτρια κατανάλωση αλκοόλ φαίνεται να
μειώνει τον κίνδυνο εμφάνισης καρκίνου για άγνωστους ακόμη λόγους, ενώ οποιοδήποτε επίπεδο σωματικής δραστηριότητας φαίνεται να μειώνει τον κίνδυνο
Η πιο αποτελεσματική προφύλαξη που μπορεί να κάνει κάποιος για να μειώσει τον κίνδυνο εμφάνισης καρκίνου είναι η αποφυγή του καπνίσματος και η μείωση της παχυσαρκίας.
Είναι κληρονομικός ο καρκίνος του νεφρού;
Τις περισσότερες φορές, ο καρκίνος του νεφρού δεν κληρονομείται από γονέα σε παιδί. Ο καρκίνος του νεφρού που εμφανίζεται σε πολλές γενιές μιας οικογένειας ονομάζεται κληρονομικός καρκίνος το νεφρού.
Ο κληρονομικός καρκίνος του νεφρού είναι σπάνιος και αποτελεί μόνο το 5% έως 8% όλων των καρκίνων των νεφρών.
Συνήθως συνδέεται με κάποιο κληρονομικό σύνδρομο. Κληρονομικό σύνδρομο (γενετικά σύνδρομα ή σύνδρομα οικογενειακού καρκίνου) ένα σύνολο σημείων και συμπτωμάτων ή και παθολογικών καταστάσεων που εμφανίζονται μαζί και ταυτόχρονα σε κάποιο άτομο και προκαλείται από ορισμένες αλλαγές στα γονίδια που μπορούν να μεταδοθούν από έναν γονέα στο παιδί.
Τα τέσσερα πιο συχνά κληρονομικά σύνδρομα που εμφανίζουν μεγαλύτερο κίνδυνο εμφάνισης καρκίνου του νεφρού είναι:
- νόσος von Hippel-Lindau (VHL).
- Κληρονομική λειομυωμάτωση και καρκίνος νεφρικών κυττάρων (HLRCC).
- Σύνδρομο Birt-Hogg-Dubé (BHD).
- Κληρονομικός θηλώδης καρκίνος του νεφρού (HPRC).
Οι κληρονομικοί καρκίνοι των νεφρών διαφοροποιούνται από τους μη κληρονομικούς (σπαραδικούς) καρκίνους σε διάφορα σημεία:
- Ο κληρονομικός καρκίνος του νεφρού συχνά διαγιγνώσκεται σε μικρότερη ηλικία.
- Ορισμένοι τύποι κληρονομικού καρκίνου του νεφρού μπορεί να είναι περισσότερο ή λιγότερο επιθετικοί από τον σποραδικό καρκίνο του νεφρού.
- Οι θεραπείες για τον κληρονομικό καρκίνο του νεφρού μπορεί να διαφέρουν από τις θεραπείες για τον σποραδικό καρκίνο του νεφρού.
- Τα άτομα με κληρονομικό καρκίνο των νεφρών μπορεί να έχουν υψηλότερο κίνδυνο για άλλες παθολογικές καταστάσεις ή καρκίνους.
Πως μπορώ να ξέρω αν έχω κληρονομικό καρκίνο στο νεφρό;
H εξέταση που γίνεται για να διαπιστωθεί αν κάποιος έχει κληρονομικό καρκίνο του νεφρού ονομάζεται γενετικός έλεγχος. Ο γενετικός έλεγχος γίνεται από ειδικούς επιστήμονες που ονομάζονται γενετικοί σύμβουλοι.
Οι γενετικοί σύμβουλοι είναι ειδικοί επιστήμονες που μπορούν να βοηθήσουν τους ασθενείς να λάβουν μια τεκμηριωμένη απόφαση σχετικά με το εάν θα υποβληθούν σε γενετικό έλεγχο.
Δεν είναι πάντα εύκολο να προσδιοριστεί εάν μια πάθηση είναι κληρονομική. Οι γενετικοί σύμβουλοι μελετούν το οικογενειακό ιστορικό του κάθε ασθενή και μπορούν να κατανοήσουν εαν είναι απαραίτητο ο ασθενής να υποβληθεί σε γενετικό έλεγχο. Ο γενετικός έλεγχος, μπορεί να γίνει χρησιμοποιώντας δείγμα αίματος, σάλιου ή δέρματος.
Ποιοι ασθενείς με καρκίνο στον νεφρό πρέπει να υποβληθούν σε γενετικό έλεγχο;
Υπάρχουν ορισμένες ενδείξεις στο ιατρικό ιστορικό ή το οικογενειακό ιστορικό ενός ατόμου που μπορεί να αποτελέσουν ένδειξη ότι ένα άτομο θα πρέπει να υποβληθεί σε γενετικό έλεγχο. Σε ασθενείς με καρκίνο του νεφρού οι ενδείξεις για γενετικό έλεγχο περιλαμβάνουν:
- Εμφάνιση καρκίνου του νεφρού σε πολλά μέλη της οικογένειας
- Εμφάνιση καρκίνου σε νεαρή ηλικία.
- Πολλαπλοί όγκοι σε ένα νεφρό ή καρκίνος και στους δυο νεφρούς
- Διάγνωση ενός τύπου καρκίνου του νεφρού που είναι γνωστό ότι κληρονομείται συνήθως.
Διάγνωση Καρκίνου του Νεφρού
Ποια είναι τα συμπτώματα του καρκίνου του νεφρού;
Στα αρχικά στάδια, ο καρκίνος του νεφρού δεν προκαλεί συμπτώματα και συνήθως η διάγνωση γίνεται “τυχαία” κατά την διάρκεια κάποιας απεικονιστικής εξέτασης για κάποιο άλλο πρόβλημα. Σε πιο προχωρημένα στάδια ο καρκίνος μπορεί να προκαλέσει είτε τοπικά είτε συστηματικά συμπτώματα.
Πολλοί όγκοι νεφρών δεν προκαλούν συμπτώματα, αλλά μπορούν να ανιχνευθούν τυχαία κατά την αξιολόγηση ενός μη σχετικού προβλήματος ή κατά τη διάρκεια εξέτασης ρουτίνας σε άτομα που βρίσκονται σε κατηγορίες υψηλού κινδύνου (π.χ. νόσος Von Hippel Lindau). Η συμπίεση, η τάση και η εισβολή των δομών κοντά στο νεφρό μπορεί να προκαλέσει πόνο (στο πλευρό, στην κοιλιά ή στην πλάτη), ψηλαφητή μάζα και αίμα στα ούρα (μικροσκοπικά ή ορατά). Εάν ο καρκίνος εξαπλώνεται (δίνει μεταστάσεις) πέραν του νεφρού, τα συμπτώματα εξαρτώνται από το εμπλεκόμενο όργανο. Δύσπνοια ή βήχας ή αιμόπτυση μπορεί να εμφανιστεί όταν ο καρκίνος είναι στον πνεύμονα, ο οστικός πόνος ή το κάταγμα μπορεί να συμβεί όταν ο καρκίνος είναι στα οστά και νευρολογικά συμπτώματα μπορεί να εμφανιστούν όταν ο καρκίνος είναι στον εγκέφαλο. Σε ορισμένες περιπτώσεις, ο καρκίνος προκαλεί σχετικές κλινικές ή εργαστηριακές ανωμαλίες που ονομάζονται παρανεοπλασματικά σύνδρομα. Αυτά τα σύνδρομα παρατηρούνται σε περίπου 20% των ασθενών με καρκίνο νεφρού και μπορούν να εμφανιστούν σε οποιοδήποτε στάδιο (συμπεριλαμβανομένων των καρκίνων που περιορίζονται στους νεφρούς). Τα συμπτώματα από τα παρανεοπλασματικά σύνδρομα περιλαμβάνουν απώλεια βάρους, απώλεια της όρεξης, πυρετός, εφίδρωση και υψηλή αρτηριακή πίεση. Τα εργαστηριακά ευρήματα περιλαμβάνουν αυξημένο ρυθμό καθίζησης των ερυθρών αιμοσφαιρίων, χαμηλό αριθμό αιμοπεταλίων, υψηλό επίπεδο ασβεστίου στο αίμα, μη φυσιολογικές τιμές ηπατικής λειτουργίας, αυξημένη αλκαλική φωσφατάση στο αίμα και υψηλό αιματοκρίτη. Σε πολλές περιπτώσεις, το παρανεοπλαστικό σύνδρομο επιλύεται μετά την απομάκρυνση του καρκίνου.
Ποιες είναι οι εξετάσεις που χρειάζονται για την διάγνωση του καρκίνου των νεφρών;
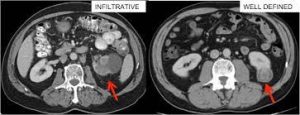
Δυστυχώς, δεν υπάρχουν εξετάσεις αίματος ή ούρων που να ανιχνεύουν άμεσα την παρουσία όγκων νεφρών. Όταν υπάρχει υπόνοια για όγκο νεφρού, εκτελείται μια απεικονιστική εξέταση του νεφρού.
Υπερηχοτομογραφία: Η αρχική μελέτη απεικόνισης είναι συνήθως το υπερηχογράφημα ή η αξονική τομογραφία. Σε ορισμένες περιπτώσεις, μπορεί να απαιτείται συνδυασμός μελετών απεικόνισης για την πλήρη αξιολόγηση του όγκου.
Aξονική ή μαγνητική τομογραφία: Εάν υπάρχει υπόνοια καρκίνου, ο ασθενής θα πρέπει να αξιολογηθεί για να διαπιστωθεί εάν ο καρκίνος έχει εξαπλωθεί πέραν του νεφρού (μετάσταση). Μια αξιολόγηση για τη μετάσταση περιλαμβάνει αξονική τομογραφία ή μαγνητική τομογραφία κοιλίας, ακτινογραφία θώρακος και εξετάσεις αίματος.
Σπινθηρογράφημα οστών: Σπινθηρογράφημα οστών συνιστάται επίσης εάν ο ασθενής έχει πόνο στα οστά, πρόσφατα κατάγματα οστών ή ορισμένες ανωμαλίες στις εξετάσεις αίματος. Μπορούν να ληφθούν πρόσθετες εξετάσεις όταν υποδεικνύεται. Ο καρκίνος του νεφρού έχει την τάση να αναπτύσσεται στην νεφρική φλέβα και την κοίλη φλέβα. Το τμήμα του καρκίνου που εκτείνεται σε αυτές τις φλέβες ονομάζεται “θρόμβος όγκου”. Οι μελέτες απεικόνισης, ιδιαίτερα η CT ή η μαγνητική τομογραφία, μπορούν να βοηθήσουν να καθοριστεί εάν υπάρχει θρόμβος όγκου.
Δεν υπάρχουν εξετάσεις αίματος ή ούρων που να οδηγούν στην διάγνωση του καρκίνου των νεφρών.
Τι είναι η βιοψία νεφρού; Ποτε την κάνουμε;
Βιοψία νεφρού είναι η διαγνωστική εξέταση κατά την οποία παίρνουμε ιστό από τον όγκο για να δούμε αν είναι κακοήθεις ή όχι.
Η βιοψία νεφρού γίνεται μέσω του δέρματος μπορεί να αποκαλύψει την ιστολογική ταυτότητα μιας αδιευκρίνιστης μάζας
Η βιοψία νεφρού έχει ένδειξη
- σε ασθενείς με μικρούς όγκους νεφρού που είναι υποψήφιοι για συντηρητική αντιμετώπιση (Μια πρόσφατη μελέτη έδειξε ότι η εφαρμογή της βιοψίας νεφρού σε μικρούς, δυνητικά καλοήθεις όγκους απέτρεψε την ενεργή θεραπεία στο ¼ των ασθενών)
- σε ασθενείς που έχει προγραμματιστεί να υποβληθούν σε καταστροφή του όγκου
- σε ασθενείς με μεταστατική νόσο με σκοπό την επιλογή της πιο κατάλληλης συστηματικής θεραπείας
Η βιοψία νεφρού δεν έχει ένδειξη
- σε περιπτώσεις ασθενών με πολλά συνοδά νοσήματα στους οποίους έχει δρομολογηθεί η εφαρμογή συντηρητικής παρακολούθησης ανεξαρτήτως αποτελέσματος της βιοψίας.
- Σε περιπτώσεις που η απεικονιστιή εξέταση έδειξε ξεκάθαρα σημεία ενίσχυσης στην απεικόνιση
- Η. βιοψία νεφρού είναι προβληματική σε περιπτώσεις κυστικών όγκων εκτός και αν υπάρχει έντονη παρουσία συμπαγών συστατικών λόγω χαμηλότερης ακρίβειας στην λήψη σωστού ιστολογικού υλικού
Η βιοψία πραγματοποιείται
- με τοπική αναισθησία
- μπορεί να γίνει είτε με την τεχνική της βιοψίας με βελόνης είτε με την μορφή της Fine Needle Aspiration (FNA). Φαίνεται ότι τα καλύτερα αποτελέσματα επιτυγχάνονται με την τεχνική της βιοψίας με βελόνη
- πραγματοποιείται είτε με καθοδήγηση από υπερηχοτομογραφία είτε μέσω αξονικής τομογραφίας
Ο κίνδυνος διασποράς και μεταμφύτευσης καρκινικών καρκίνων μειώνεται με την εφαρμογή της coaxial Cannula
Υπολογίζεται ότι σε έμπειρα χέρια η βιοψία νεφρού έχει πάνω από 99% ευαισθησία και ειδικότητα για την διάγνωση καρκίνου. Δυστυχώς όμως περίπου το 8% των βιοψιών δεν είναι διαγνωστικές οπότε σε αυτές τις περιπτώσεις αν υπάρχει υπόνοια καρκίνου με διαγνωστικές εξετάσεις τότε υπάρχει ένδειξη για χειρουργική επέμβαση.
Ποια είναι τα στάδια του καρκίνου των νεφρών;
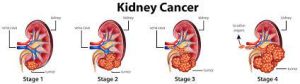 Το πιο συνηθισμένο σύστημα σταδιοποίησης για τον καρκίνο των νεφρών αναπτύχθηκε από την Αμερικανική Μεικτή Επιτροπή για τον Καρκίνο (AJCC). Η πιο πρόσφατη έκδοση είναι το σύστημα AJCC Staging του 2009. Αυτό το σύστημα σταδιοποίησης περιλαμβάνει την έκταση του πρωτεύοντος όγκου νεφρού (στάδιο Τ), την κατάσταση των λεμφαδένων κοντά στο νεφρό (στάδιο Ν) και την παρουσία ή απουσία μεταστάσεων (στάδιο Μ). Το κλινικό στάδιο βασίζεται στην ακτινογραφική απεικόνιση πριν από τη χειρουργική επέμβαση, ενώ το παθολογικό στάδιο βασίζεται στην ανάλυση του χειρουργικά αφαιρεμένου ιστού. Η σταδιοποίηση του καρκίνου βοηθά στην πρόγνωση και την επιβίωση. Γενικά, οι καρκίνοι με υψηλότερο στάδιο Τ, μεταστάσεις λεμφαδένων ή απομακρυσμένες μεταστάσεις έχουν χειρότερη πρόγνωση και μικρότερο ποσοστό επιβίωσης και σε αυτούς τους ασθενείς πρέπει να εξεταστούν πιο επιθετικές θεραπείες.
Το πιο συνηθισμένο σύστημα σταδιοποίησης για τον καρκίνο των νεφρών αναπτύχθηκε από την Αμερικανική Μεικτή Επιτροπή για τον Καρκίνο (AJCC). Η πιο πρόσφατη έκδοση είναι το σύστημα AJCC Staging του 2009. Αυτό το σύστημα σταδιοποίησης περιλαμβάνει την έκταση του πρωτεύοντος όγκου νεφρού (στάδιο Τ), την κατάσταση των λεμφαδένων κοντά στο νεφρό (στάδιο Ν) και την παρουσία ή απουσία μεταστάσεων (στάδιο Μ). Το κλινικό στάδιο βασίζεται στην ακτινογραφική απεικόνιση πριν από τη χειρουργική επέμβαση, ενώ το παθολογικό στάδιο βασίζεται στην ανάλυση του χειρουργικά αφαιρεμένου ιστού. Η σταδιοποίηση του καρκίνου βοηθά στην πρόγνωση και την επιβίωση. Γενικά, οι καρκίνοι με υψηλότερο στάδιο Τ, μεταστάσεις λεμφαδένων ή απομακρυσμένες μεταστάσεις έχουν χειρότερη πρόγνωση και μικρότερο ποσοστό επιβίωσης και σε αυτούς τους ασθενείς πρέπει να εξεταστούν πιο επιθετικές θεραπείες.
Βαθμός: Ο βαθμός όγκου είναι ένα υποκειμενικό μέτρο για το πόσο επιθετικός ο όγκος φαίνεται κάτω από το μικροσκόπιο. Επομένως, προσδιορίζεται από ένα χειρουργικό δείγμα. Ο βαθμός δεν μπορεί να προσδιοριστεί από ακτινογραφική απεικόνιση, αιματολογικές εξετάσεις ή εξετάσεις ούρων. Ο βαθμός κυμαίνεται συνήθως από έναν έως τρία ή έναν έως τέσσερα, με υψηλότερους αριθμούς να δείχνουν έναν πιο επιθετικό όγκο. Έτσι, ο υψηλότερος βαθμός συνεπάγεται μια χειρότερη πρόγνωση.
Στάδιο Ι: Ο όγκος περιορίζεται στα νεφρά και έχει μέγεθος μικρότερο από 7,0 cm. Δεν υπάρχει εξάπλωση στους λεμφαδένες ή στα μακρινά όργανα.
Στάδιο ΙΙ: Ο όγκος περιορίζεται στους νεφρούς και έχει μέγεθος μεγαλύτερο από 7,0 cm. Δεν υπάρχει εξάπλωση στους λεμφαδένες ή στα μακρινά όργανα.
Στάδιο III: Υπάρχουν διάφοροι συνδυασμοί κατηγοριών Τ και Ν που περιλαμβάνονται σε αυτό το στάδιο. Αυτές περιλαμβάνουν όγκους οποιουδήποτε μεγέθους, με εξάπλωση στους λεμφαδένες δίπλα στον νεφρό ή στις μεγάλες φλέβες που οδηγούν από το νεφρό στην καρδιά (θρόμβος φλεβικού όγκου). Αυτό το στάδιο δεν περιλαμβάνει όγκους που εισβάλλουν σε άλλα γειτονικά όργανα ή σε άτομα με μακρινή μετάσταση.
Στάδιο IV: Υπάρχουν διάφοροι συνδυασμοί κατηγοριών Τ, Ν και Μ που περιλαμβάνονται σε αυτό το στάδιο. Αυτό το στάδιο περιλαμβάνει όλους τους καρκίνους που έχουν εισβάλει σε παρακείμενα όργανα όπως το κόλον (μεγάλο έντερο) ή το κοιλιακό τοίχωμα και εκείνα με μακρινές μεταστάσεις.
Πρωτογενής όγκος (Τ):
- TX: Ο πρωτοπαθής όγκος δεν μπορεί να εκτιμηθεί
- T0: Δεν υπάρχουν ενδείξεις πρωτοπαθούς όγκου
- T1: Όγκος 7,0 cm ή λιγότερο, περιορισμένος στο νεφρό
- T1a: Όγκος 4,0 cm ή λιγότερο, περιορισμένος στο νεφρό
- T1b: Όγκος 4,0-7,0 cm, περιορισμένος στους νεφρούς
- Τ2: Όγκος μεγαλύτερος από 7,0 cm, περιοριζόμενος στο νεφρό
- T2a: Όγκος> 7 cm και μικρότερος από 10,0 cm, περιορισμένος στο νεφρό
- T2b: Όγκος> 10 cm, περιορισμένος στο νεφρό
- Τ3: Ο όγκος εκτείνεται σε κύριες φλέβες ή περινεφριδιακούς ιστούς αλλά όχι στην επινεφρίδια και όχι πέρα από την περιτονία της Gerota
- T3a: Ο όγκος επεκτείνεται στη νεφρική φλέβα ή στους τμηματικούς κλάδους του, ή ο όγκος εισβάλει στο περινεφρικό λίπος και / ή στο νεφρικό κόλπο αλλά όχι πέρα από την περιτονία του Gerota
- T3b: Ο όγκος εκτείνεται στην κοίλη φλέβα κάτω από το διάφραγμα
- T3c: Ο όγκος εκτείνεται στην κοίλη φλέβα πάνω από το διάφραγμα ή εισβάλλει στο τοίχωμα του διαφράγματος
- T4: Ο όγκος εισβάλλει πέρα από την περιτονία του Gerota (συμπεριλαμβανομένης της γειτονικής επέκτασης στο ομόπλευρο επινεφρίδιο αδένα
Ν – Τοπικοί λεμφαδένες
- NX: Τοπικοί λεμφαδένες δεν αξιολογούνται
- Ν0: Δεν υπάρχουν τοπικοί λεμφαδένων
- Ν1: Μεταστάσεις σε τοπικούς λεμφαδένες
- Ν2: Μεταστάσεις σε περισσότερους από έναν τοπικούς λεμφαδένες
Μ – Απομακρυσμένη μετάσταση
- MX: Δεν είναι δυνατή η αξιολόγηση των απομακρυσμένων μεταστάσεων
- M0: Δεν υπάρχει απομακρυσμένη μετάσταση
- Μ1: Απομακρυσμένη μετάσταση
Θεραπεία καρκίνου των νεφρών
Υπάρχουν πολλών ειδών θεραπείες για την αντιμετώπιση του καρκίνου του νεφρού και η επιλογή της εκάστοτε θεραπείας βασίζεται στο αν είναι μεταστατικός ή όχι, στα χαρακτηριστικά του όγκου (θέση, μέγεθος κτλ), στην ηλικία του ασθενούς και στα συνοδά νοσήματα του.
Οι θεραπευτικές επιλογές περιλαμβάνουν
σε εντοπισμένο καρκίνο
- συντηρητική παρακολούθηση
- χειρουργική θεραπεία αφαίρεσης μόνο του όγκου (μερική νεφρεκτομή ή ογκεκτομή)
- χειρουργική θεραπεία αφαίρεσης ολόκληρου του νεφρού (ριζική νεφρεκτομή)
- τεχνικές καταστροφής του όγκου με διάφορες ενέργειες (radioablation, cryoablation κτλ)
σε μεταστατικό καρκίνο
- συστηματικές θεραπείες με διαφόρων ειδών φάρμακα (ανοσοθεραπεία, στοχευμένη θεραπεία κτλ)
ΘΕΡΑΠΕΙΑ ΕΝΤΟΠΙΣΜΕΝΟΥ ΚΑΡΚΙΝΟΥ ΝΕΦΡΩΝ
Όταν ο όγκος εμφανίζεται περιορισμένος στους νεφρούς (ένας “εντοπισμένος” όγκος), υπάρχουν τρεις κύριες επιλογές θεραπείας:
- αφαίρεση του όγκου και διατήρηση του νεφρού
- αφαίρεση ολόκληρου του νεφρού
- καταστροφή μόνο του καρκίνου
- παρακολούθηση
Η χημειοθεραπεία, η ορμονοθεραπεία και η ακτινοθεραπεία δεν είναι αποτελεσματικές θεραπείες για τον καρκίνο των νεφρών.
Αφαίρεση του όγκου και διατήρηση του νεφρού (ογκεκτομή/μερική νεφρεκτομή)
- Μερική νεφρεκτομή είναι η χειρουργική αφαίρεση μέρους του νεφρού (στην περίπτωση αυτή, το τμήμα που περιέχει τον όγκο).
- Ο στόχος της μερικής νεφρεκτομής είναι η απομάκρυνση ολόκληρου του όγκου, διατηρώντας όσο το δυνατόν περισσότερο κανονικό ιστό νεφρού.
- Ο ιστός των νεφρών που συντηρείται μπορεί να αποτρέψει την νεφρική ανεπάρκεια και την ανάγκη για αιμοκάθαρση σε περίπτωση εμφάνισης επακόλουθης νεφρικής βλάβης.
- Η μερική νεφρεκτομή μπορεί να πραγματοποιηθεί μέσω μιας παραδοσιακής τομής (ανοικτής χειρουργικής επέμβασης) ή μέσω αρκετών μικρών τομών (λαπαροσκοπική ή λαπαροσκοπικά υποβοηθούμενη μερική νεφρεκτομή).
- Η μερική νεφρεκτομή θεωρείται σήμερα ο χρυσός κανόνας για την διαχείριση των περιορισμένων νεφρικών όγκων, ακόμα και σε περιπτώσεις μεγάλων όγκων του νεφρού, επειδή εξοικονομεί όσο το δυνατόν περισσότερη νεφρική λειτουργία.
- Η απώλεια της λειτουργίας των νεφρών συνδέεται με αυξημένο κίνδυνο καρδιαγγειακών επεισοδίων και μειωμένων ποσοστών επιβίωσης σε αρκετές πρόσφατες μελέτες στον τομέα.
Ενημερωθείτε για την εφαρμογή της λαπαροσκοπικής και ρομποτικής τεχνικής στην μερική νεφρεκτομή
Ριζική αφαίρεση του νεφρού
- Η ριζική νεφρεκτομή είναι η χειρουργική αφαίρεση όλων των περιβλημάτων της περιτονίας του Gerota, συμπεριλαμβανομένου ολόκληρου του νεφρού.
- η επέμβαση αυτή εφαρμόζεται σε περιπτώσεις καρκίνου του νεφρού όπου είτε για τεχνικούς (πχ εξαιρετικά μεγάλος όγκος, δύσκολη θέση του όγκου) είτε για ογκολογικούς λόγους δεν μπορεί να γίνει μερική νεφρεκτομή δηλαδή αφαίρεση του όγκου και διατήρηση του νεφρού
- η ριζική νεφρεκτομή μπορεί να γίνει είτε με την παραδοσιακή ανοιχτή μέθοδο είτε με την λαπαροσκοπική μέθοδο με ή χωρίς την ρομποτική υποβοήθηση
Ενημερωθείτε για την εφαρμογή της λαπαροσκοπικής και της ρομποτικής μεθόδου για την ριζική αφαίρεση του νεφρού
Καταστροφή του όγκου
- Η καταστροφή του όγκου είναι η μέθοδος που καταστρέφει τον όγκο χωρίς να το αφαιρέσει χειρουργικά και μπορεί να γίνει χρησιμοποιώντας διάφορες τεχνικές και τεχνολογίες όπως κρυοθεραπεία, διάμεση ραδιοσυχνότητα απόσπασης, υπερηχογραφήματα εστιασμένης υψηλής έντασης, θερμοθεραπεία μικροκυμάτων και πήξη με λέιζερ.
- Η καταστροφή του όγκου μπορεί να επιτευχθεί μέσω ανοικτής χειρουργικής επέμβασης, λαπαροσκόπησης, οπισθοπεριτονασκόπησης ή διαδερμικά (μέσω του δέρματος).
- Δεδομένου ότι η καταστροφή νεφρικών όγκων είναι μια σχετικά νέα διαδικασία, τα μακροπρόθεσμα αποτελέσματα δεν είναι ακόμα ξεκαθορισμένα και οι υποτροπές των όγκων φαίνεται να είναι κάπως πιο συχνές από ό, τι μετά από χειρουργική εκτομή.
- Ωστόσο, η αφαίρεση μπορεί να είναι λιγότερο επεμβατική από τη νεφρεκτομή και μπορεί να είναι χρήσιμη σε ασθενείς που δεν μπορούν να ανεχθούν μια πιο εκτεταμένη χειρουργική επέμβαση.
- Η καταστροφή του όγκου μπορεί επίσης να επιτρέψει μια καλύτερη πιθανότητα διατήρησης της λειτουργίας των νεφρών σε καταστάσεις όπου υπάρχουν πολλαπλοί όγκοι.
- Γενικά, η καταστροφή του όγκου είναι προτιμότερη για τους ηλικιωμένους και για τους ή ασθενείς με πολλά συνοδά νοσήματα.
Εμβολισμός
Αυτή δεν είναι μια τυπική επιλογή θεραπείας, αλλά μπορεί να εξεταστεί σε ασθενείς που δεν μπορούν να ανεχθούν εκτομή ή καταστροφή του όγκου. Μπορεί επίσης να θεωρηθεί ως συμπλήρωμα των τυποποιημένων μορφών θεραπείας, ειδικά όταν ο όγκος αιμορραγεί ενεργά. Ο εμβολισμός μπορεί να σταματήσει την αιμορραγία και επιτρέπει στους γιατρούς να σταθεροποιήσουν τον ασθενή πριν από τη χειρουργική επέμβαση. Ο εμβολισμός συνήθως εκτελείται με καταστολή και επιτυγχάνεται με την προώθηση ενός μακρύ και στενού καθετήρα από μια περιφερειακή αρτηρία (όπως στη βουβωνική χώρα) στην αρτηρία του νεφρού. Ο καθετήρας χρησιμοποιείται για την εναπόθεση μικρών σωματιδίων εμβολικού υλικού στα αγγεία του νεφρού. Αυτά τα σωματίδια εμποδίζουν τη ροή του αίματος στον όγκο και, επομένως, σταματούν την ενεργή αιμορραγία. Επιπλέον, χωρίς παροχή αίματος, ο όγκος τελικά πεθαίνει. Δεδομένου ότι δεν είναι σαφές εάν η εμβολή εξαλείφει πλήρως τον όγκο, δεν θεωρείται πρωτογενής μορφή θεραπείας για τον καρκίνο των νεφρών. Ο εμβολισμός δεν θα σκοτώσει τον όγκο, αλλά μάλλον θα σταματήσει ή θα επιβραδύνει την αιμορραγία. Επομένως, θεωρείται καλύτερα ως παρηγορητική διαδικασία ή συμπληρωματική διαδικασία όταν χρησιμοποιείται σε συνδυασμό με χειρουργική επέμβαση.
Παρακολούθηση
Μπορεί να είναι κατάλληλη όταν υπάρχει κάποιο από τα παρακάτω: ο όγκος των νεφρών έχει μικρή πιθανότητα να είναι καρκίνος. ο ασθενής δεν μπορεί να ανεχτεί τη θεραπεία. ο ασθενής έχει σύντομο προσδόκιμο ζωής (δηλαδή είναι πιθανό να περάσει από άλλες αιτίες). ή ο ασθενής δεν θέλει θεραπεία. Με αλλοιώσεις που έχουν μικρή πιθανότητα να είναι καρκίνος, είναι υποχρεωτική η τακτική παρακολούθηση με έναν γιατρό. Το αγγειομυλιόπωμα, ένας καλοήθης όγκος, είναι ο μόνος όγκος νεφρού που μπορεί να διαγνωστεί με αξονική τομογραφία. Ασθενείς με αγγειομυολίπωμα μπορούν να υποβληθούν σε παρακολούθηση με μελέτες περιοδικής απεικόνισης. Εντούτοις, η εμβολή ή η χειρουργική απομάκρυνση (κατά προτίμηση με μερική νεφρεκτομή) μπορεί να είναι απαραίτητη όταν το αγγειομυωλίπωμα είναι συμπτωματικός, αιμορραγικός ή μεγαλύτερος από 4 εκατοστά σε μέγεθος.
ΘΕΡΑΠΕΙΑ ΜΕΤΑΣΤΑΤΙΚΟΥ ΚΑΡΚΙΝΟΥ ΤΩΝ ΝΕΦΡΩΝ
Όταν ο όγκος έχει εξαπλωθεί σε άλλα όργανα, έχουν παραδοσιακά τέσσερις βασικές επιλογές θεραπείας: νεφρεκτομή ακολουθούμενη από ανοσοθεραπεία, αρχική θεραπεία με ανοσοθεραπεία, δοκιμές κλινικής έρευνας και παρακολούθηση. Πιο πρόσφατα, έχει προστεθεί μια νέα κατηγορία θεραπείας, δηλαδή η θεραπεία με φάρμακα που εμποδίζουν τη ροή του αίματος στον καρκίνο (στοχευμένοι παράγοντες, βλ. Παρακάτω).
Ανοσοθεραπεία
Η ανοσοθεραπεία διεγείρει το ανοσοποιητικό σας σύστημα για να καταπολεμήσει τον καρκίνο ελπίζοντας ότι το ανοσοποιητικό σύστημα θα εξαλείψει τον καρκίνο με τον ίδιο τρόπο που εξαλείφει τη γρίπη. Οι συνηθέστερα χρησιμοποιούμενοι παράγοντες ανοσοθεραπείας είναι η ιντερλευκίνη-2 (IL-2) και η ιντερφερόνη. Μέχρι πρόσφατα, η IL-2 ήταν η μόνη αποτελεσματική θεραπεία που εγκρίθηκε από την Υπηρεσία Τροφίμων και Φαρμάκων (FDA) για τη θεραπεία του μεταστατικού καρκίνου των νεφρών. Περίπου 20% των ασθενών ανταποκρίνονται στην ανοσοθεραπεία με κάποιο βαθμό υποτροπής όγκου. Περίπου το 5-7% των ασθενών έχουν πλήρη υποχώρηση του καρκίνου – οι περισσότεροι από αυτούς τους ασθενείς έχουν υποβληθεί σε θεραπεία με το πρωτόκολλο IL-2 υψηλής δόσης. Έχουν μελετηθεί πολλά διαφορετικά σχήματα ανοσοθεραπείας. Ένα από τα αποτελεσματικότερα θεραπευτικά σχήματα είναι η υψηλή δόση IL-2, η οποία απαιτεί νοσηλεία σε νοσοκομείο. Κατά τη διάρκεια της αρχικής νοσηλείας, η ενδοφλέβια IL-2 χορηγείται σε διάστημα πέντε ημερών. Ο ασθενής συνήθως έχει τη δυνατότητα να πάει στο σπίτι για περίοδο ανάπαυσης πέντε έως 10 ημερών. Στη συνέχεια, ο ασθενής επανεισάγεται στο νοσοκομείο για άλλη πενταήμερη χορήγηση ενδοφλέβιας IL-2. Οι πιο συχνές παρενέργειες της ανοσοθεραπείας είναι παρόμοιες με τα συμπτώματα της γρίπης και περιλαμβάνουν πυρετό, ρίγη, ναυτία, έμετο, διάρροια και κόπωση. Άλλες ανεπιθύμητες ενέργειες περιλαμβάνουν χαμηλή αρτηριακή πίεση, συσσώρευση υγρών στους πνεύμονες (πνευμονικό οίδημα), διαταραγμένη ηπατική λειτουργία, διαταραχή της λειτουργίας των νεφρών, μεταβολές της διανοητικής κατάστασης (όπως σύγχυση, διέγερση, διαταραχές του ύπνου), γρήγορος καρδιακός παλμός και ακανόνιστος καρδιακός παλμός. Οι περισσότερες ανεπιθύμητες ενέργειες είναι προσωρινές και υποχωρούν όταν διακοπεί η ανοσοθεραπεία. Για να είναι υποψήφιος για ανοσοθεραπεία, ο ασθενής πρέπει να είναι σε καλή γενική κατάσταση, να έχει την κατάλληλη λειτουργία των ζωτικών οργάνων (όπως η καρδιά, οι πνεύμονες και τα νεφρά) και να μην έχει μεταστάσεις σε εγκέφαλο. Η ανοσοθεραπεία δεν είναι αποτελεσματική κατά του καρκίνου στον εγκέφαλο. Πριν από την ανοσοθεραπεία, οι ασθενείς πρέπει να έχουν περάσει ένα τεστ για να αξιολογηθεί η λειτουργία των ζωτικών οργάνων και μια σάρωση για να προσδιορίσουν εάν υπάρχουν μεταστάσεις στον εγκεφάλο.
Νεφρεκτομή ακολουθούμενη από ανοσοθεραπεία ή αντι-αγγειογενετικές θεραπείες: Σε ασθενείς με μεταστάσεις, επιτυγχάνεται η καλύτερη πιθανότητα επιβίωσης με αφαίρεση του προσβεβλημένου νεφρού πριν χορηγηθεί ανοσοθεραπεία ή στοχευόμενοι παράγοντες. Το νεφρό μπορεί να απομακρυνθεί με ανοικτή ή λαπαροσκοπική χειρουργική επέμβαση. Αυτή η επιλογή θεραπείας προσφέρεται μόνο όταν ο ασθενής είναι υποψήφιος τόσο για νεφρεκτομή όσο και για συστηματική θεραπεία. Επομένως, οι ασθενείς δεν πρέπει να υποβάλλονται σε καμία θεραπεία μέχρι να αξιολογηθούν τόσο από έναν ογκολόγο που ειδικεύεται στην ανοσοθεραπεία όσο και από έναν ουρολόγο χειρουργό. Η θεραπεία πρέπει να ξεκινά μόνο αφού ο χειρουργός και ο ογκολόγος συμφωνήσουν ότι ο ασθενής είναι υποψήφιος τόσο για νεφρεκτομή όσο και για συστηματική θεραπεία. Οι ασθενείς πρέπει να είναι σχετικά υγιείς και το βάρος της νόσου πρέπει να είναι κάπως περιορισμένο.
Αρχική θεραπεία με ανοσοθεραπεία: Σε μερικούς ασθενείς, η χειρουργική επέμβαση μπορεί να είναι υπερβολικά επικίνδυνη. Οι ασθενείς αυτοί μπορούν να υποβληθούν αρχικά σε θεραπεία με συστηματική θεραπεία. Αν ανταποκριθούν επαρκώς και αν βελτιωθεί η ιατρική τους κατάσταση, μπορεί να υποβληθούν σε χειρουργική αφαίρεση του υπόλοιπου όγκου.
Στοχευμένοι Παράγοντες
Οι όγκοι διεγείρουν την ανάπτυξη αιμοφόρων αγγείων για να τους παρέχουν θρεπτικές ουσίες και οξυγόνο. Αυτή η διαδικασία, επίσης γνωστή ως αγγειογένεση, είναι απαραίτητη για να συνεχίσει ο όγκος να αναπτύσσεται και να μετασταθεί σε άλλες περιοχές του σώματος. Οι καρκίνοι των νεφρών είναι πολύ αγγειογόνοι και είναι γνωστό ότι είναι μερικοί από τους πιο αγγειογόνους όγκους στον οργανισμό. Αυτό γίνεται με την έκκριση μιας πρωτεΐνης που ονομάζεται αγγειακός ενδοθηλιακός παράγοντας ανάπτυξης ή VEGF. Το VEGF δρα σε κοντινά αιμοφόρα αγγεία, τα οποία τον διεγείρουν να βλαστήσουν νέα αγγεία για να προμηθεύσουν τον όγκο. Πρόσφατα έχουν αναπτυχθεί νέα φάρμακα που εμποδίζουν τη δράση του VEGF, προκαλώντας έτσι την υποχώρηση των αγγείων που προμηθεύουν τον όγκο. Αυτό ζημιώνει τον όγκο και το επιβραδύνει. Άλλοι παράγοντες εμποδίζουν την πρωτεΐνη mTOR στο κύτταρο που οδηγεί στην ανάπτυξη του καρκίνου. Όλα αυτά τα φάρμακα είναι γνωστά ως αντι-αγγειογονικές ή στοχευμένες θεραπείες. Πολλοί στοχευόμενοι παράγοντες έχουν τώρα εγκριθεί από το FDA για τη θεραπεία ασθενών με προχωρημένο καρκίνο νεφρού. Πρόσφατες μελέτες δείχνουν ότι αυτά τα φάρμακα μπορούν να επιβραδύνουν την πρόοδο του καρκίνου των νεφρών και να επιτρέπουν στους ασθενείς να ζουν περισσότερο. Ενώ μια πλήρης θεραπεία εξακολουθεί να είναι ένα ασυνήθιστο γεγονός, αυτό είναι ακόμα ένα βήμα μπροστά. Αυτά τα φάρμακα λαμβάνονται από το στόμα ή ενδοφλεβίως, αλλά μπορούν να συσχετιστούν με παρενέργειες όπως κόπωση, υπέρταση και δερματικά εξανθήματα. Αλλά οι περισσότεροι ασθενείς είναι σε θέση να ανεχθούν αυτά τα φάρμακα αρκετά καλά και φαίνεται να επωφελούνται από αυτά.
Κλινικές Μελέτες
Τα πρωτόκολλα έρευνας δεν είναι διαθέσιμα σε όλους τους ασθενείς. Υπάρχουν πολλές μη τυποποιημένες θεραπείες που μελετώνται σε ερευνητικές δοκιμές. Ορισμένες από αυτές τις θεραπείες περιλαμβάνουν κυτταρική ανοσοθεραπεία, εμβόλια όγκων, γονιδιακή θεραπεία, μεταμοσχεύσεις βλαστικών κυττάρων, θεραπεία κατά της αγγειογένεσης, αναστολείς αυξητικών παραγόντων κλπ. Παρόλο που αυτές οι θεραπείες φαίνονται πολλά υποσχόμενες, είναι ακόμα πειραματικές και δεν είναι σαφές εάν είναι αποτελεσματικές ή όχι θεραπείες για καρκίνο νεφρού.
Ακτινοβολία: Η ακτινοθεραπεία δεν χρησιμοποιείται για τη θεραπεία του καρκίνου των νεφρών, αλλά για την ανακούφιση της συμπτωματικής μετάστασης. Για παράδειγμα, ο πόνος από μεταστάσεις οστού μπορεί να ανακουφιστεί με ακτινοβολία σε οστικές βλάβες. Μπορεί να χρησιμοποιηθεί μόνο του ή σε συνδυασμό με άλλες θεραπείες.

ΠΑΡΑΚΟΛΟΥΘΗΣΗ ΑΣΘΕΝΩΝ ΜΕΤΑ ΤΗΝ ΑΡΧΙΚΗ ΘΕΡΑΠΕΙΑ
Μετά τη θεραπεία για τον καρκίνο των νεφρών, απαιτείται παρακολούθηση. Η παρακολούθηση αποτελείται συνήθως από περιοδική αξιολόγηση από ιατρό, από εξετάσεις αίματος και απεικονιστικές εξετάσεις. Δεν υπάρχει πρότυπο πρωτόκολλο παρακολούθησης. Ως εκ τούτου, ο γιατρός σας θα καθορίσει τις απαραίτητες εξετάσεις και το χρόνο τους με βάση τη μοναδική σας κατάσταση. Γενικά, οι όγκοι προχωρημένου σταδίου είναι υψηλότερου κινδύνου και απαιτούν πιο εντατική παρακολούθηση.
Νεφρική λειτουργία: Όταν αφαιρεθεί ο ιστός των νεφρών (νεφρεκτομή) ή καταστρέφεται (με εμβολισμό), ο υπόλοιπος λειτουργικός ιστός των νεφρών συνήθως λειτουργεί επαρκώς για να αποφευχθούν προβλήματα. Παρόλα αυτά, η νεφρική λειτουργία πρέπει να αξιολογείται περιοδικά μετά τη θεραπεία. Σε έναν ασθενή που υφίσταται ριζική ή μερική νεφρεκτομή στη μία πλευρά και έχει κανονικό νεφρό στην άλλη πλευρά, η ανάγκη για αιμοκάθαρση είναι εξαιρετικά σπάνια. Στην πραγματικότητα, οι άνθρωποι μπορούν να ζήσουν μια φυσιολογική ζωή με μόνο έναν λειτουργούντα νεφρό. Όταν ένας ασθενής έχει μόνο ένα νεφρό και μέρος αυτού του νεφρού πρέπει να απομακρυνθεί, ο κίνδυνος μόνιμης αιμοκάθαρσης είναι 4 έως 7%, ο κίνδυνος προσωρινής αιμοκάθαρσης είναι 3,5% και ο κίνδυνος διαταραχής της νεφρικής λειτουργίας που δεν απαιτεί αιμοκάθαρση είναι 26 έως 33 τοις εκατό. Στις περισσότερες περιπτώσεις, η νεφρική δυσλειτουργία είναι προσωρινή και βελτιώνεται χωρίς θεραπεία. Όταν ο υπόλοιπος λειτουργικός νεφρικός ιστός είναι μικρότερος από έναν ολόκληρο νεφρό, υπάρχει ο κίνδυνος η λειτουργία αυτού του ιστού να επιδεινωθεί με την πάροδο του χρόνου. Αυτή η υποβάθμιση ονομάζεται “νεφρική βλάβη υπερδιήθησης” και μπορεί να συμβεί έως και 10 χρόνια μετά τη χειρουργική επέμβαση. Σε ορισμένες περιπτώσεις, η νεφρική βλάβη υπερδιήθησης μπορεί να προληφθεί μέσω προσεκτικής παρακολούθησης. Συνεπώς, σε ασθενείς με λιγότερα από ένα ολόκληρο νεφρό που απομένουν, η στενή παρακολούθηση της λειτουργίας των νεφρών είναι ιδιαίτερα σημαντική και θα πρέπει να περιλαμβάνει τη μέτρηση της αρτηριακής πίεσης και τη συλλογή ούρων 24 ωρών για την προσεκτική αξιολόγηση της απομένουσας νεφρικής λειτουργίας.
Πρόγνωση: Υπάρχουν πολλοί παράγοντες που επηρεάζουν την έκβαση μετά από θεραπεία για καρκίνο νεφρού. Ωστόσο, οι δύο σημαντικότεροι προγνωστικοί παράγοντες είναι το στάδιο και η ποιότητα του όγκου. Η βασική ιδέα είναι ότι όσο πιο εκτεταμένος είναι ο όγκος (και κατά συνέπεια το υψηλότερο είναι το στάδιο), τόσο λιγότερο πιθανό είναι να θεραπευθεί η θεραπεία. Ο υψηλότερος βαθμός συνεπάγεται επίσης λιγότερες πιθανότητες θεραπείας. Δεδομένου ότι υπάρχουν περιορισμένα μακροπρόθεσμα δεδομένα για την αφαίρεση του όγκου, οι ρυθμοί θεραπείας για αυτές τις τεχνικές δεν είναι τόσο καλά καθιερωμένοι. Η πιθανότητα θεραπείας με μακροπρόθεσμη παρακολούθηση είναι σαφώς καθορισμένη για μερική και ριζική ανοικτή νεφρεκτομή. Επιπρόσθετα, η μακροπρόθεσμη παρακολούθηση της λαπαροσκοπικής ριζικής νεφρεκτομής συσσωρεύεται και φαίνεται να είναι παρόμοια με την ανοιχτή ριζική νεφρεκτομή, υποθέτοντας την προσεκτική επιλογή του ασθενούς (μερικοί ασθενείς δεν είναι καλοί υποψήφιοι για λαπαροσκοπική χειρουργική και πρέπει να έχουν συμβατική χειρουργική επέμβαση).
Ποια είναι η επόμενη θεραπεία μετά το χειρουργείο;
Όταν ο όγκος είναι καλοήθης, δεν απαιτείται περαιτέρω θεραπεία. Όταν ο όγκος είναι κακοήθης, οι περισσότερες περιπτώσεις μπορούν να αντιμετωπιστούν επαρκώς μόνο με χειρουργική επέμβαση. Επιπρόσθετη θεραπεία (με τη μορφή ανοσοθεραπείας ή αντι-αγγειογόνων θεραπειών) μπορεί να ληφθεί υπόψη όταν υπάρχει προχωρημένο τοπικό στάδιο καρκίνου (Τ3 ή Τ4), όταν ο καρκίνος έχει εξαπλωθεί στους λεμφαδένες ή έχει δώσει μετάσταση σε μακρινά όργανα.
Ζωή με ένα νεφρό
Οι περισσότεροι ασθενείς μπορούν να ζήσουν μια φυσιολογική ζωή με έναν και μόνο, ικανοποιητικά λειτουργικό νεφρό. Ακόμη και στις περιπτώσεις που ο υπολειπόμενος νεφρός λειτουργεί χωρίς βέλτιστο τρόπο, ο ασθενής μπορεί να εξακολουθεί να είναι σε θέση να ζήσει μια φυσιολογική ζωή. Η αιμοκάθαρση είναι σπάνια απαραίτητη.
Μετά από χειρουργική των νεφρών, μπορώ να κάνω τίποτα για να προστατέψω τον υπόλοιπο νεφρό μου;
Σε ασθενείς με μόνο ένα νεφρό, μπορεί να είναι συνετό να αποφεύγονται τα αθλήματα σύγκρουσης / επαφής (ποδόσφαιρο, χόκεϊ, πυγμαχία, ποδόσφαιρο, μπάσκετ κ.λπ.) και περιορισμένα αθλήματα επαφής (μπέιζμπολ, γυμναστική, σκι, ποδηλασία κλπ. για την αποφυγή τραυματισμού στον άλλο νεφρό. Μπορεί επίσης να είναι συνετό να αποφύγετε την τακτική χρήση φαρμάκων που μπορεί να προκαλέσουν νεφρική βλάβη. Τα φάρμακα όπως τα μη στεροειδή αντιφλεγμονώδη φάρμακα (ιβουπροφαίνη, ασπιρίνη κλπ.) Και η ενδοφλέβια χορήγηση ιωδίου (που χρησιμοποιούνται κυρίως για ορισμένες ακτίνες Χ) μπορεί να προκαλέσουν νεφρική βλάβη σε σπάνιες περιπτώσεις. Κατά συνέπεια, είναι καλύτερο να χρησιμοποιείτε αυτές τις ουσίες μόνο όταν είναι απαραίτητο.
Ορισμένες ιατρικές παθήσεις, όπως υψηλή αρτηριακή πίεση (υπέρταση), διαβήτης, υψηλή χοληστερόλη και παχυσαρκία, έχουν τη δυνατότητα να προκαλέσουν επιδείνωση της λειτουργίας των νεφρών. Η θεραπεία αυτών των καταστάσεων μπορεί να αποτρέψει τη βλάβη των νεφρών. Ως εκ τούτου, είναι σημαντικό να συμμορφώνεστε με την επίβλεψη των ιατρών. Συνιστάται η συνεχής παρακολούθηση της λειτουργίας των νεφρών. Εάν ο γιατρός σας εντοπίσει ενδείξεις νεφρικής βλάβης υπερδιήθησης, μπορεί να εφαρμοστεί πρόσθετη προληπτική θεραπεία.
Ποια είναι η επόμενη θεραπεία μετά το χειρουργείο;
Όταν ο όγκος είναι καλοήθης, δεν απαιτείται περαιτέρω θεραπεία. Όταν ο όγκος είναι κακοήθης, οι περισσότερες περιπτώσεις μπορούν να αντιμετωπιστούν επαρκώς μόνο με χειρουργική επέμβαση. Επιπρόσθετη θεραπεία (με τη μορφή ανοσοθεραπείας ή αντι-αγγειογόνων θεραπειών) μπορεί να ληφθεί υπόψη όταν υπάρχει προχωρημένο τοπικό στάδιο καρκίνου (Τ3 ή Τ4), όταν ο καρκίνος έχει εξαπλωθεί στους λεμφαδένες ή έχει δώσει μετάσταση σε μακρινά όργανα.
Τι μπορώ να κάνει κάποιος για να αποτρέψει την επανεμφάνιση του καρκίνου των νεφρών;
Δεν υπάρχουν αποδεδειγμένοι τρόποι πρόληψης της υποτροπής του καρκίνου των νεφρών. Ωστόσο, μπορεί να είναι συνετό να σταματήσετε το κάπνισμα. Είναι εξαιρετικά σημαντικό να παρακολουθείτε τακτικά τον γιατρό σας.
ΛΑΠΑΡΟΣΚΟΠΙΚΗ και ΡΟΜΠΟΤΙΚΗ ΜΕΡΙΚΗ/ΡΙΖΙΚΗ ΝΕΦΡΕΚΤΟΜΗ στον Δρ. Μ. Καραβιτάκη
Η αμιγώς λαπαροσκοπική και η ρομποτικά υποβοηθούμενη λαπαροσκοπική (ρομποτική) τεχνική αποτελούν σήμερα τις βασικές θεραπευτικές επιλογές για την αντιμετώπιση του καρκίνου του νεφρού.
Σε σχέση με την ανοιχτή μέθοδο, η λαπαροσκοπική και η ρομποτική μέθοδος έχουν:
- ίδια ογκολογικά αποτελέσματα
- μικρότερο μετεγχειρητικό πόνο
- μικρότερη απώλεια αίματος
- ταχύτερη ανάρρωση, έξοδο από το νοσοκομείο και επιστροφή στις φυσιολογικές δραστηριότητες
Η αμιγώς λαπαροσκοπική και η ρομποτικά υποβοηθούμενη λαπαροσκοπική μέθοδος έχουν ακριβώς τα ίδια ογκολογικά και διεγχειρητικά αποτελέσματα.
Έχει αποδειχθεί ότι ο κυριότερος παράγοντας που καθορίζει την επιτυχή έκβαση της επέμβασης είναι η εμπειρία του χειρουργού και η τεχνική του επιδεξιότητα στην μέθοδο.
Ο Δρ. Μ. Καραβιτάκης πραγματοποιεί κατά μέσο όρο ημερησίως 3 μείζονες λαπαροσκοπικές ογκολογικές επεμβάσεις και έχει την εμπειρία να αντιμετωπίσει με αποτελεσματικότητα και ασφάλεια τις πιο απαιτητικές περιπτώσεις καρκίνου του νεφρού με αφαίρεση του όγκου και διατήρηση του οργάνου.